올해 7월부터 폐암 검진이 국가암검진에 추가된다. 정기검진을 통해 암을 조기에 발견하고 의료비 발생을 줄이겠다는 것인데, 문제는 암 검진 시마다 컴퓨터단층촬영장치(CT)에서 나오는 방사능에 노출될 수밖에 없다는 점이다. 게다가 방사능 피폭량을 관리하는 의료기관도 없어 수검자들은 얼만큼의 방사능에 노출됐는지도 모른 채 검진을 받을 수밖에 없다.
국가폐암검진에 사용되는 장비는 16채널 이상의 저선량 흉부CT여야 하고, 검진기관도 최소 3년간 300건 이상의 흉부 CT를 판독한 영상의학과 전문의가 있는 종합병원급 의료기관이어야 한다.
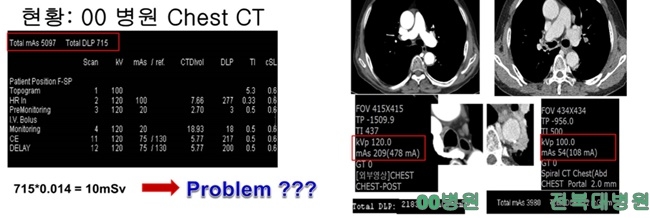
CT 특성상 방사선량이 낮다고 하더라도 방사능에 노출될 수밖에 없다. 방사능 피폭 한도는 방사선작업 종사자의 경우 연간 50mSv(밀리시버트)를 넘지 않는 범위에서 5년간 100mSv이고, 수시출입자 및 운반종사자는 연간 12mSv, 일반인은 연간 1mSv이다. 진공용 전북대 의과대학 영상의학과 교수는 “그러나 폐암검진을 실시하게 될 한 병원의 CT 촬영 내역을 확인한 결과, 피폭량이 10mSv로 일반인 기준치의 10배가 넘었다. 의료진, 심지어 병원장에게 그 이유를 물었지만 아무도 모른다고 답했다”라고 말했다.
진 교수는 “이것이 현실이다. 누군가는 나서서 방사선량에 대한 문제를 얘기해야 한다”라며 “방사선량 보고서를 업로드하고 중앙에서 질관리를 할 수 있는 시스템이 마련돼야 한다. 클라우드 시스템 운영을 통해 국가폐암검진 영상자료를 수집하고, 어느 기관에서 검진을 받던지 이전 검진 영상자료와 비교할 수 있어야 한다”고 주장했다.
이은숙 국립암센터 원장은 국가폐암검진사업을 통해 CT로 인한 방사능 노출량을 관리할 수 있을 것이라고 전망했다.
이 원장은 “방사능 노출량이 병원마다 다르다는 사실을 알지 못했다. CT로 인한 방사능 피폭량이 많다고 얘기는 하지만, 아마 의사 99%는 몰랐을 것”이라며 “폐암검진 사업이 그(방사능 노출량 관리) 부분에 있어서 중요한 한 축이 될 것이라고 본다”고 밝혔다.
한편 진공용 교수는 CT는 물론 판독에 대한 질관리에 대해서도 언급했다. 그는 “최소 3년간 300건 이상의 흉부CT를 판독한 영상의학과 전문의만 검진을 시행할 수 있도록 했는데, 사실 건수는 무의미하다고 본다”며 “전공의도 하루에 15건 이상씩 CT 판독에 참여한다”고 지적했다.
그는 “양질의 표준화된 폐암검진 시스템 구축이 필요하다. 돈과 시간이 없는 환자들은 CT촬영 한 번 하는 것도 어려워한다. 문제가 있으면 큰 병원으로 다시 갈 수밖에 없다”며 “개인적으로 폐암검진을 하는 곳은 큰 병원을 가지 않아도 되는 세컨오피니언의 역할을 할 수 있었으면 좋겠다”고 희망했다.
유수인 기자 suin92710@kukinews.com